近日,北京日報在新知周刊頭版刊登了一篇文章,題為“干細胞是糖尿病的終結者嗎?”,詳細介紹了中國研究團隊最近的開創性成就——首次利用干細胞再生療法功能性治愈 1 型糖尿病。

糖尿病作為一種嚴重的代謝疾病,長期困擾著無數患者。據統計,全球糖尿病患者數量龐大,且呈不斷上升趨勢。其中,1 型糖尿病患者由于自身免疫抗體或遺傳因素引起胰島 β 細胞受損,導致胰島素絕對缺乏,不得不依賴胰島素治療。而 2 型糖尿病患者也面臨著長期血糖控制的難題,以及各種并發癥的威脅。
北京日報的發文讓人們看到了干細胞治療糖尿病的希望。干細胞作為一種具有多向分化潛能的細胞,在適當的環境下可以分化為胰島細胞,從而有望恢復糖尿病患者的胰島功能。隨著科學技術的不斷進步,相信在不久的將來,干細胞治療有望為糖尿病患者帶來新的希望。在這個過程中,我們需要保持理性和耐心,期待科學家們能夠不斷攻克難題,為糖尿病的治療開辟新的道路。
01 功能性治愈與真正治愈的區別
在討論干細胞技術是否可以成為糖尿病的“終結者”之前,我們應該首先澄清“功能性治愈”和“真正治愈”之間的區別。功能性治愈意味著患者在一定條件下可以保持正常的血糖水平,即使不依賴藥物,也不會出現糖尿病癥狀。雖然這種狀態不能完全消除 1 型糖尿病的根本原因——胰島素缺乏,但它可以有效控制病情,延緩和減少糖尿病的并發癥。

在這項研究中,研究小組使用化學重編程技術成功地將多能干細胞誘導成胰島細胞,并將其移植到一名有 11 年胰島素依賴治療史的患者體內。移植后,該患者恢復了生理血糖調節,功能恢復。
02 干細胞如何轉化為胰島細胞
鄧宏魁的研究團隊探索了一種可行的方法,從多能干細胞中制備胰島細胞,然后將后者移植到患者體內,產生胰島素來治療糖尿病。這需要解決幾個關鍵技術:首先,如何獲得人類多能干細胞;二是如何誘導多能干細胞制備胰島細胞;三是如何將胰島細胞移植到人體內。
2013 年,鄧宏魁的團隊創造了一種使用化學小分子將成纖維細胞轉化為誘導多能干細胞的方法,稱為化學誘導多能干干細胞(CiPSC),它在可育小鼠中具有功能。隨后,鄧宏魁的團隊分別在 2015 年和 2018 年揭示了產生化學誘導多能干細胞的分子途徑。
然后,在 2022 年和 2023 年,鄧宏魁的團隊創造了人類化學誘導多能干細胞(hCiPSC)技術,并證明該技術可以制備胰島細胞并產生胰島素,可以改善非人靈長類動物的糖尿病。因此,鄧宏魁在 2024 年中國未來科學獎中被授予“生命科學獎”,以表彰他在利用化學方法將體細胞重新編程為多能干細胞、改變細胞命運和狀態方面的杰出貢獻。
03 胰島細胞移植找到“好位置”
除了干細胞的制備技術,如何有效地將這些胰島細胞移植到患者體內也是一個關鍵問題。傳統的移植方法往往存在風險,但研究小組開發了一種新的移植技術:將胰島細胞移植到腹直肌前鞘中。
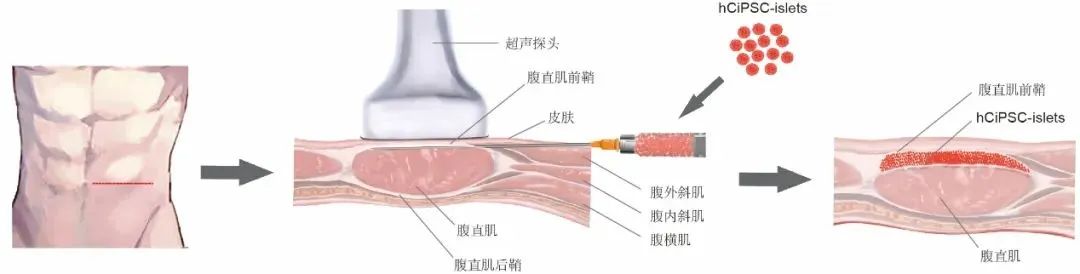
這種方法不僅降低了出血和凝血的風險,而且可以在超聲引導下進行,使手術簡單有效。通過這種創新的移植技術,胰島細胞在體內高效存活并逐漸成熟,長期保持其生理功能,為 1 型糖尿病的治療帶來了新的方向。
這項研究的成功不僅為 1 型糖尿病的治療提供了新的思路,也為再生醫學的廣泛應用開辟了新的途徑。干細胞作為一種具有自我更新能力和多向分化潛能的細胞,在治療脊髓損傷和帕金森病等各種疾病方面顯示出巨大的潛力。這一次成功制備功能細胞意味著,未來可以通過化學重編程技術有效制備更多類型的功能細胞,為臨床治療提供更多可能性。
隨著全球糖尿病患者數量的增加,干細胞技術有望成為改變這一局面的“終結者”。隨著科學技術的進步,也許有一天,我們將不再需要依賴胰島素,糖尿病將成為歷史。讓我們一起期待這一刻!
免責聲明:我們尊重原創,也注重分享。圖文來源網絡,版權歸原作者所有,如涉及作品內容、版權或其它問題,請聯系我們刪除!


 閩公網安備 35020602002648 號
閩公網安備 35020602002648 號 QQ 客服
QQ 客服
