近年來,間充質干細胞在中風治療中的臨床應用有序開展。5 款基于中風的間充質干細胞新藥 IND 已在中國獲批,部分項目已進入 II 期臨床階段。隨著臨床試驗的發展,中國有望迎來間充質干細胞治療中風的時代。
那么,間充質干細胞治療中風的原理是什么?是否有使用間充質干細胞治療中風的臨床數據?
最近,發表在“Molecular Neurobiology”上的一篇題為“Paracrine Effects of Mesenchymal Stem Cells in Ischemic Stroke: Opportunities and Challenges“的新綜述闡述了干細胞在治療缺血性中風方面的新進展。今天,我們將根據這些文獻來了解它。

01 治療中風需要與時間賽跑
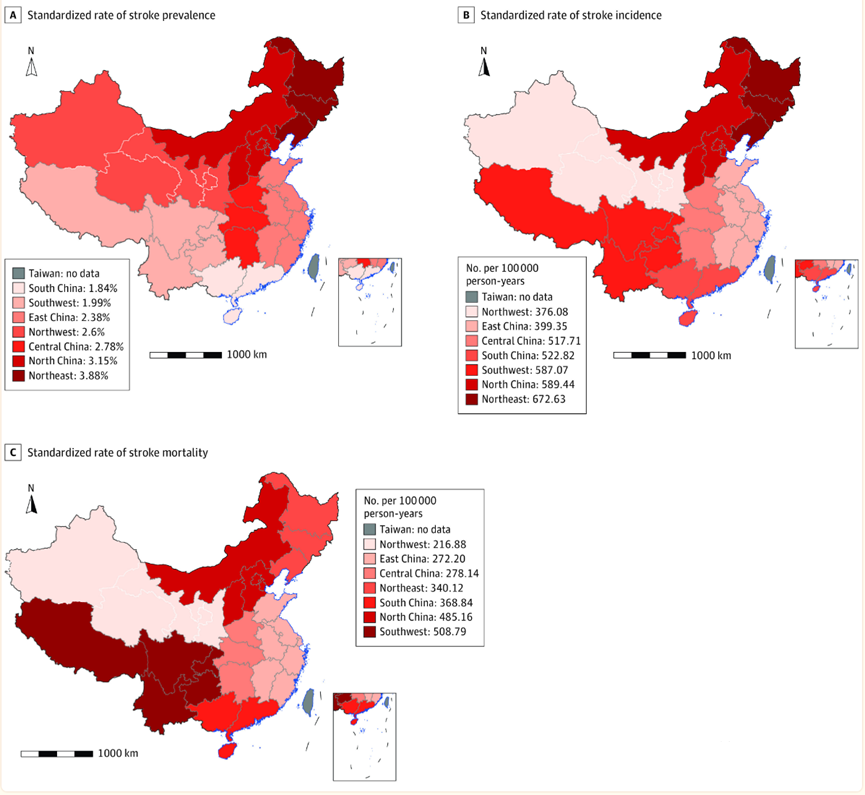
眾所周知,盡管醫學領域取得了發展和進步,但中風仍然是全球死亡和殘疾的主要原因。中國缺血性中風的區域分布如下圖所示。黑龍江、吉林、云南、西藏等地區發病率較高。
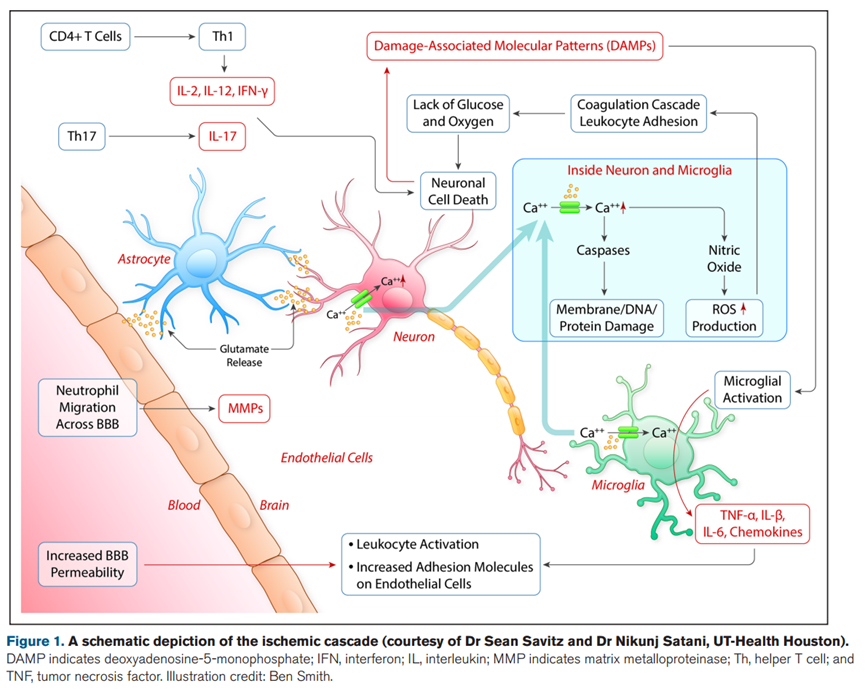
中風,又稱“腦卒中”,缺血性腦卒中導致死亡的主要原因是腦組織缺氧和缺少葡萄糖。腦組織進行無氧糖酵解促進乳酸積累和酸中毒,導致腦細胞中的線粒體腫脹,出現功能障礙,細胞內 Ca2+ 超載,導致體內活性氧過多,從而引起缺血性級聯反應。
通過釋放 TNF-β,IL-6,IL-12 等炎癥細胞因子破壞血腦屏障,引起血管源性水腫,使外周炎癥細胞進入腦實質,導致神經元死亡。除了影響缺血區的神經元外,缺血區的星形膠質細胞和小膠質細胞也會受到相應的損傷。
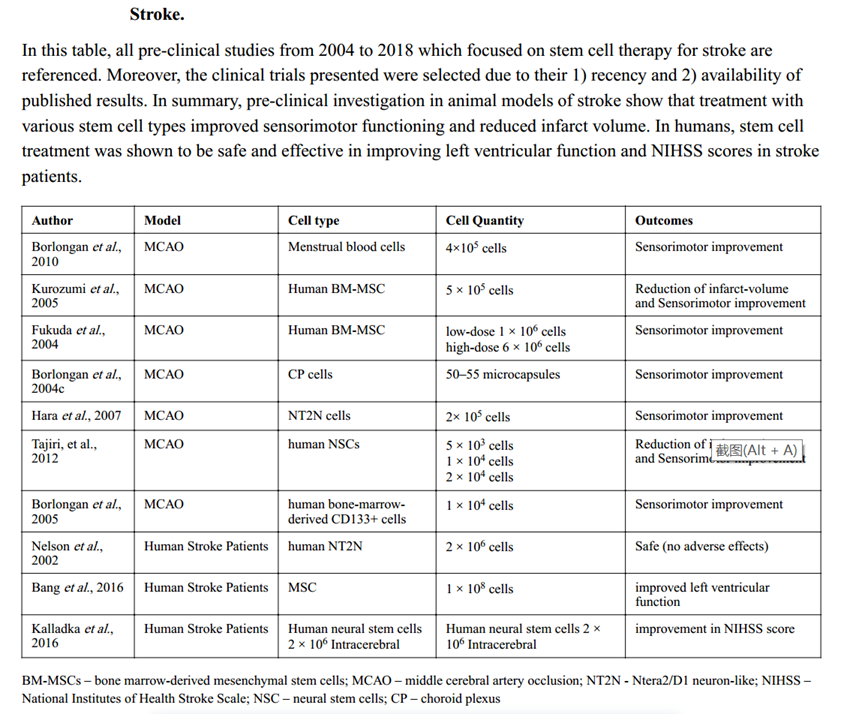
目前,在中風癥狀出現后 4.5 小時內使用組織凝血酶原激活劑(t-PA)進行血管再通是唯一被 FDA 批準用于急性缺血性中風治療的藥物。在這個狹窄的治療窗口之外,靜脈注射 t-PA,尤其是延遲溶栓,會增加水腫、顱內出血(ICH)和出血性轉化(HT)并發癥的風險。因此,缺血性中風發生后,最需要的是開發新的治療策略,以降低死亡率并恢復神經功能缺陷。一些研究表明,基于干細胞的治療可能是擴大治療窗口的答案(如下圖所示)。
02 間充質干細胞治療中風的機制
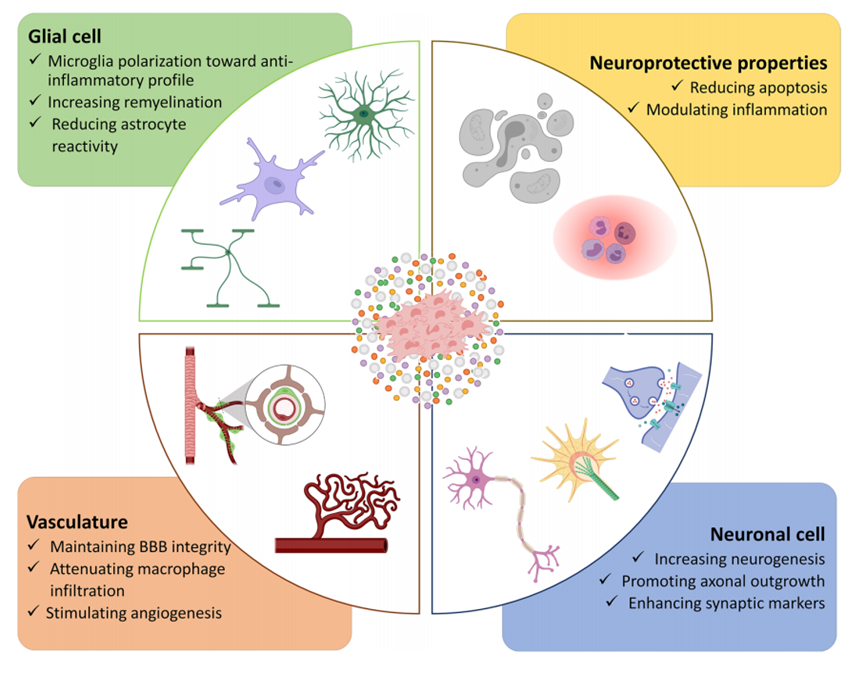
在過去的二十年里,干細胞治療已被確立為一種很有前途的治療策略。間充質干細胞具有顯著的可塑性和獨特的特性,是治療中風的理想細胞。越來越多的證據表明,MSCs 的治療潛力與 MSC 衍生的分泌體和外泌體等產物密切相關,以促進內源性再生潛力并恢復中風后失去的神經元功能。接下來,將介紹間充質干細胞治療中風的三種機制。
機制一:修筑機體的“軍隊”
MSCs 可以分泌血管生成因子,如血管內皮生長因子(VEGF)、腦源性神經營養因子(BDNF)、胰島素樣生長因子 1(IGF-1)、血管生成素-1(Ang-1)、Ang-2 和 IL-6,用于促進血管再生,存活神經元的神經活性以及軸突再生長的能力。
其中,VEGF 可以調節內皮細胞的增殖、遷移、出芽活性以及未成熟血管的形成。Ang-1 與內皮細胞上的 Tie-2 受體相互作用,磷酸化 Tie-2 本身,并最終通過 Ang1-Tie2 信號軸促進新血管的成熟和穩定。
其次,MSC 還可以通過介導 Trk 受體與神經營養因子(如 NGF 和 BDNF)之間的相互作用和激活 PI3K/Akt 信號通路來促進神經元的存活。
機制二:MSC 的“法寶”——細胞外囊泡(EV)
除了通過 MSCs 分泌的可溶性因子進行經典的信號轉導外,細胞外囊泡(EV)也發揮著至關重要的作用。EV 通常根據其大小和來源分為外泌體、微泡(MV)和凋亡小體。
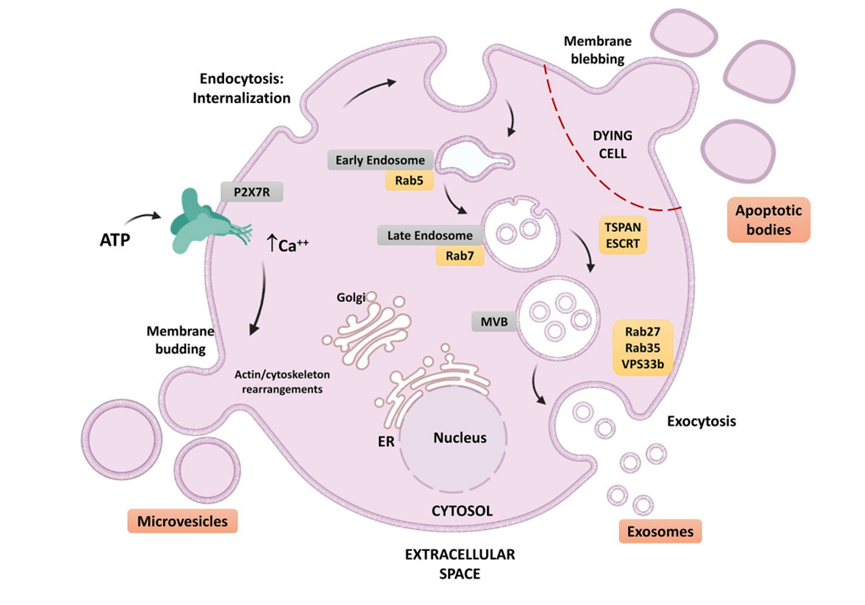
外泌體是最小的 EV,直徑為 30-150 納米。它由質膜通過內體途徑產生,然后形成細胞內囊泡,通過胞吐作用釋放到細胞外空間;MV,也稱為胞外體或脫落囊泡,是由質膜直接向外出芽產生的膜囊泡,大小從 100 nm 到 1 μm 不等,取決于不同的來源;凋亡小體是由凋亡細胞產生的一種 EV,大小從 1-5 μm 不等,包裹著死亡細胞的碎片。EV 的生物合成和釋放可能受到各種細胞外刺激的影響,包括缺氧。
一項體外研究表明,與正常氧氣條件下的 EV 相比,缺氧條件下的 MSC-EV 表現出血管形成管增加,并且這種血管生成特性主要由 EV 介導,而不是其他可溶性因子介導。靜脈注射這些 EV 可以緩解缺血性中風小鼠的神經功能缺損,減少梗塞體積,并增加缺血紋狀體和皮質的微血管長度。
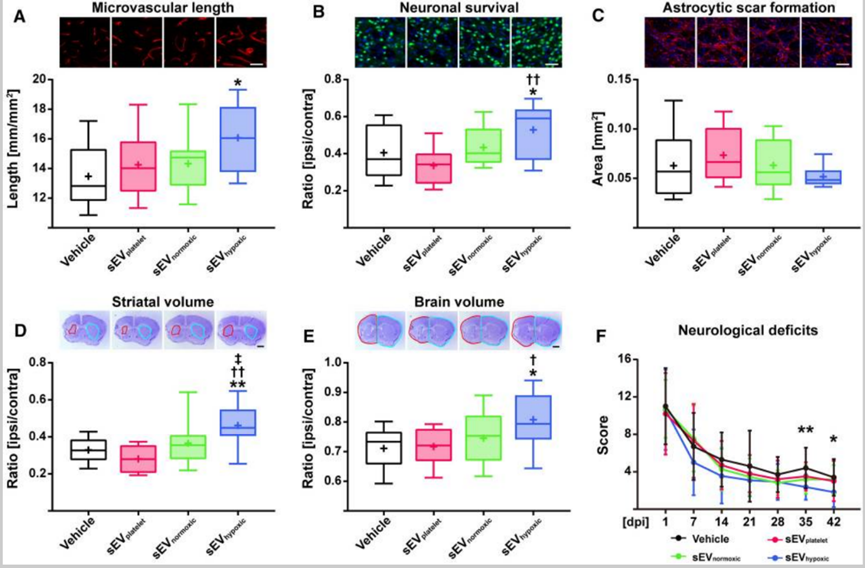
機制三:減少外來“入侵者”的傷害
有研究表明,間充質干細胞可抑制細胞毒性 T 細胞的活化和增殖,增強調節性 T 細胞的增殖和功能,抑制 B 細胞的增殖及功能,抑制自然殺傷細胞的增殖與功能,抑制樹突狀細胞的成熟表型和活化。
這樣一來,MSC 可以減少炎癥反應的產生,從而在一定程度上保護血腦屏障免受侵襲。
此外,間充質干細胞還可以通過分泌多種分子抑制細胞凋亡和保護正常腦細胞,包括 BCL-2、VEGF、HGF、IGF-1、STC1,以及 TGF-β、FGF 和粒細胞巨噬細胞集落刺激因子(GM-CSF)。
此外,間充質干細胞除了直接抑制細胞凋亡外,還可以通過下調 Bax、Fas 和 caspase3 蛋白的表達和上調 Bcl-2 的表達來改善缺血/再灌注損傷。間充質干細胞對氧化應激損傷也有很強的抵抗力。MSCs 除了可以促進內源性抗氧化防御和清除自由基外,還可以通過改變線粒體生物能學、為受損細胞提供功能性線粒體以及通過分泌抗氧化因子(包括去乙酰化酶)抑制 ROS 進行免疫調節來發揮其抗氧化作用。
03 間充質干細胞治療腦卒中的成功案例分享
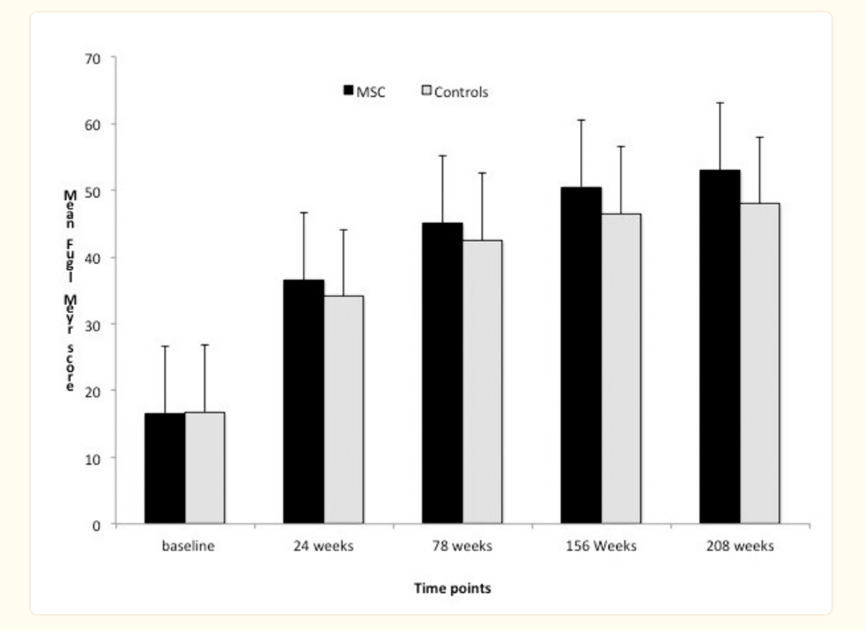
2017 年,研究團隊對 12 名缺血性中風患者進行了一項實驗。將患者分為兩組:接受靜脈自體體外培養間充質干細胞的患者(MSC 組)和未接受靜脈自體體外培養間充質干細胞的患者(對照組)。自細胞移植之日起隨訪 4 年。
這項研究的結果表明,在四年的隨訪基礎上,靜脈注射間充質干細胞可以改善缺血性中風患者的神經功能,且體外培養和擴增的間充質干細胞靜脈移植是安全的,在此期間沒有死亡或并發癥。
2022 年 7 月,Oh Young-Bang 團隊發表了一項臨床試驗,題為“Circulating Extracellular Vesicles in Stroke Patients Treated With Mesenchymal Stem Cells: A Biomarker Analysis of a Randomized Trial”。
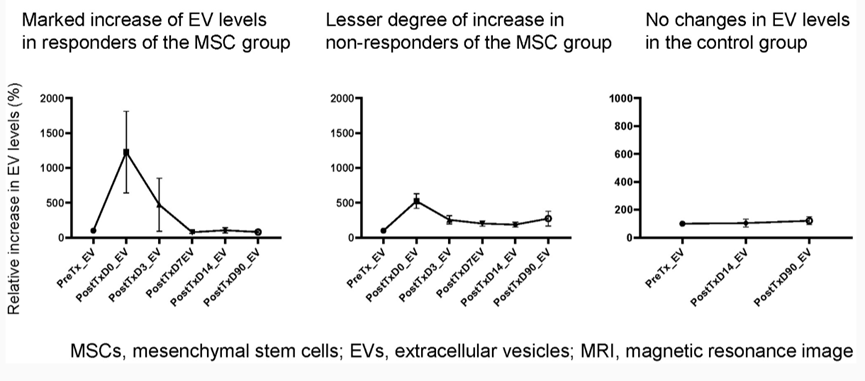
在這項前瞻性隨機對照試驗中,缺血性中風患者以 2:1 的比例接受自體 MSC 靜脈注射(MSC組,n=39)或標準治療(對照組,n=15),并隨訪 3 個月。在間充質干細胞治療前后采集連續樣本,詳細評估患者的擴散張量圖像、靜息狀態功能性磁共振成像和神經可塑性。
這項臨床試驗首次表明,間充質干細胞可以顯著增加缺血性中風患者的循環 EVs,這與運動功能改善和磁共振成像可塑性指數顯著相關。
盡管最近 MSC 及其衍生物在缺血性中風模型中的治療潛力和潛在機制方面取得了重大進展,但臨床應用的許多問題仍有待回答。目前,MSC及 其衍生物在中風治療中的臨床應用仍面臨許多挑戰。
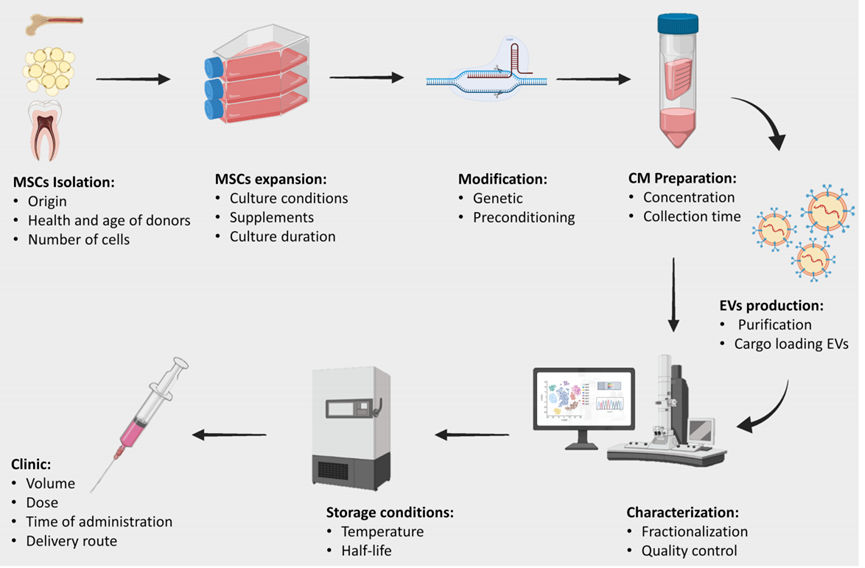
MSCs 的分離純化技術,MSCs 的擴增,條件培養基(CM)的濃度、儲存,如何進一步優化給藥的體積、劑量、時間和給藥途徑等都是目前面臨的問題。這些問題需要更多的研究來提供優化的治療方案。
但不可否認的是,干細胞治療給中風患者帶來了新的希望。相信隨著干細胞的不斷發展,干細胞領域一定會在醫學上開辟一條新的道路,緩解更多人的痛苦,帶來新的明天!
免責聲明:
我們尊重原創,也注重分享。圖文來源網絡,版權歸原作者所有,如涉及作品內容、版權或其它問題,請聯系我們刪除!


 閩公網安備 35020602002648 號
閩公網安備 35020602002648 號 QQ 客服
QQ 客服
